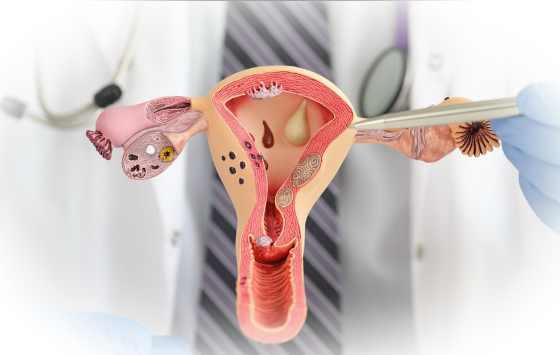
Шейку матки – связующую составляющую влагалища и матки – в норме покрывает многослойный плоский эпителий, который, подвергаясь воздействию определенных неблагоприятных факторов, может видоизменяться, утрачивая при этом способность к нормальному самовоспроизведению (пролиферации).
Возникает заболевание – дисплазия шейки матки. Из этой патологии, если ее воремя не распознать и не вылечить, развивается рак шейки матки.
Причины дисплазии
Основная причина возникновения дисплазии – заражение женщины онкогенным вариантом вируса папилломы человека (ВПЧ-16, ВПЧ-18). У подавляющего большинства пациенток с признаками дисплазии шейки матки (95-98%) обнаруживается этот вирус, персистированный в организме как минимум в течение одного года.
Однако одного инфицирования для развития патологии недостаточно. Дисплазия возникает в случае присоединения отягчающих факторов, таких как:
- Иммунодефицит – результат стрессов, хронических перегрузок, злоупотребления лекарствами, хронических болезней.
- Курение (у активных и пассивных курильщиков риск заболевания возрастает в 4 раза).
- Запущенные воспалительные заболевания половых органов.
- Смена гормонального фона (менопауза, гормонотерапия и пр.).
- Ранние роды.
- Травмы шейки матки.
Различают 3 степени дисплазии – легкую, среднюю, тяжелую: с поражением от 1/3 толщи эпителия до полного атипизма эпителиальных клеток и их ядер.
Симптомы заболевания

Характерной особенностью дисплазии является ее почти полная бессимптомность. Иными словами данная весьма опасная патология не имеет самостоятельной клинической картины. Поэтому обращение женщины в гинекологический центр происходит, как правило, в связи с другими жалобами. Поэтому врачи не устают напоминать женщинам о необходимости профилактических гинекологических осмотров.
В случае присоединения инфекционного агента возможны проявления кольпита и цервицита. Тогда женщина жалуется на жжение и зуд, нехарактерные выделения (цвет, запах, консистенция, наличие примеси крови и пр.).
Боли при дисплазии практически никогда не бывает. Часто дисплазия сочетается с хламидиозом, гонореей, с остроконечными кондиломами заднего прохода и влагалища.
Дисплазия шейки матки: диагностика
В настоящее время заболевание успешно выявляется – для этого разработаны специальные процедуры. Схема диагностики следующая:
- Гинекологический осмотр пациентки, на котором могут быть обнаружены изменении эпителиального слоя шейки матки – пятна, разрастания, нехарактерный цвет и пр.
- Проведение простой и расширенной кольпоскопии для выявления озлокачачествления клеток слизистой оболочки.
- Цитология мазка для обнаружения атипичных клеток и клеток-маркеров, указывающих на ту или иную степень вероятности наличия ВПЧ.
- Гистология материала биопсии (соскоба с эпителия).
- Углубленная ПЦР-диагностика, позволяющая выявить у пациентки вирус папилломы человека и определить его штамм (онкогенность).
При подтверждении диагноза дисплазии шейки матки, в зависимости от степени поражения, выбирается метод лечения:
- Иммуностимуляция (назначение интерферонов, иммуномодуляторов).
- Хирургическое вмешательство с удалением пораженных участков шейки.

Атипичный эпителий удаляется жидким азотом (криогенный метод), лазером, электрокоагулятором. В некоторых случаях шейка матки удаляется полностью.
Однако дисплазия, как и эрозия шейки матки, может регрессировать самостоятельно – при степени патологических изменений не выше 2-й и достаточно молодом возрасте женщины. В таком случае врач, возможно, выберет выжидательную тактику, с проведением 1 раз в 3-4 месяца необходимых диагностических процедур.
Пациентка с полностью вылеченной дисплазией шейки матки снимается с учета (после обязательного контрольного обследования через 3-4 месяца); ей рекомендуются ежегодные плановые обследования.